Η θαλασσαιμία στην Κύπρο: Επιδημιολογικά και άλλα δεδομένα
05 Μαΐου 2025, 07:00
Τα θαλασσαιμικά σύνδρομα είναι μια ομάδα κληρονομικών παθήσεων κατά τις οποίες παρατηρείται παντελής έλλειψη ή μειωμένη σύνθεση μιας από τις αλυσίδες του μορίου της αιμοσφαιρίνης. Η αιμοσφαιρίνη είναι μία πρωτεΐνη των ερυθρών αιμοσφαιρίων του αίματος που μεταφέρει οξυγόνο από τους πνεύμονες στους ιστούς και τα όργανα του ανθρώπινου σώματος.
Γράφει η Δρ. Σωτηρούλα Χρίστου, Πρώτη Ιατρική Λειτουργός, Υπεύθυνη Κλινικής Θαλασσαιμίας Λευκωσίας, Νοσοκομείο Αρχιεπισκόπου Μακαρίου ΙΙΙ, s.christou@shso.org.cy

Το μόριο της αιμοσφαιρίνης αποτελείται από δύο βασικά μέρη: (i) τη σφαιρίνη και (ii) την αίμη:
i.Η σφαιρίνη είναι μια πρωτεΐνη που αποτελείται από μικρότερες μονάδες, οι οποίες αναφέρονται ως αλυσίδες, οι άλφα (α) αλυσίδες και οι μη άλφα, που συμπεριλαμβάνουν τις βήτα (β), γάμμα (γ) και δέλτα (δ) αλυσίδες. Οι α-αλυσίδες συνδέονται με τις β-αλυσίδες, για να σχηματιστεί η ανθρώπινη αιμοσφαιρίνη Α (HbA) (η κυρίαρχη αιμοσφαιρίνη των ενηλίκων).
ii.Η αίμη, το δεύτερο συστατικό της αιμοσφαιρίνης, περιέχει σίδηρο (Fe). Ο σίδηρος έχει την ικανότητα να δεσμεύει και να αποδεσμεύει οξυγόνο εύκολα, προσδίδοντας στο μόριο της αιμοσφαιρίνης την ικανότητα να μεταφέρει και να διανέμει εύκολα οξυγόνο στους ιστούς και στα όργανα του σώματος.
Ανάλογα με τις αλυσίδες η παραγωγή των οποίων επηρεάζεται, είναι και η αντίστοιχη μορφή της μεσογειακής αναιμίας, δηλαδή α-θαλασσαιμία ή β-θαλασσαιμία.
β-θαλασσαιμία
Η β-θαλασσαιμία ή άλλως Μεσογειακή Αναιμία (Μ.Α.) θεωρείται η πιο σημαντική μορφή από τις παθήσεις αυτές, τόσο κλινικά, λόγω της σοβαρότητας της και της ανάγκης για καθημερινή εφ’ όρου ζωής θεραπεία, όσο και από πλευράς δημόσιας υγείας, λόγω των πολλών και ψηλού κόστους θεραπειών που χρειάζεται. Στη β-θαλασσσαιμία η παραγωγή των β-αλυσίδων είναι μειωμένη, ή καταργημένη, με αποτέλεσμα την εκδήλωση σοβαρής αναιμίας. Εάν ο πάσχων με β-ομόζυγο μεσογειακή αναιμία παραμείνει χωρίς θεραπεία, τότε στην χρόνια αναιμία θα προστεθούν άλλες σοβαρές επιπλοκές όπως οστικές αλλοιώσεις, αιμοσιδήρωση (εναπόθεση σιδήρου στα όργανα) με την συνεπαγόμενη βλάβη στα όργανα, με αποτέλεσμα τις αντίστοιχες παθήσεις και πρόωρο θάνατο.
Επιδημιολογία – Πού συναντούμε τη β-θαλασσαιμία;
Η β-θαλασσαιμία απαντάται σε όλο τον κόσμο. Εμφανίζει όμως μεγαλύτερη συχνότητα στις χώρες όπου ενδημούσε η ελονοσία, καθώς οι φορείς είχαν μεγαλύτερη αντοχή στην καταστροφή των ερυθρών αιμοσφαιρίων από το πλασμώδιο της ελονοσίας. Η β-θαλασσαιμία είναι πιο συχνή στη λεκάνη της Μεσογείου, τη Μέση Ανατολή και την Ν.Α. Ασία.
Ποιο είναι το αίτιο της β-θαλασσαιμίας;
Η β-θαλασσαιμία είναι γενετική (κληρονομική) πάθηση, η οποία μεταβιβάζεται από τους γονείς στα παιδιά, ακολουθώντας τον Μεντελικό υπολειπόμενο αυτοσωματικό τύπο κληρονομικότητας.
Η σύνθεση της β-αλυσίδας της αιμοσφαιρίνης κωδικοποιείται από 2 γονίδια (μονάδες γενετικού υλικού, DNA) και για να γεννηθεί ένα άτομο με θαλασσαιμία (ΑμΘ) θα πρέπει να κληρονομήσει από ένα θαλασσαιμικό (παθολογικό) γονίδιο β-σφαιρίνης από τον κάθε γονέα, δηλαδή οι γονείς να είναι και οι δύο φορείς της β-θαλασσαιμίας. Η β-θαλασσαιμία προσβάλλει εξίσου αγόρια και κορίτσια.
Όταν και οι δύο γονείς είναι φορείς της β-θαλασσαιμίας έχουν σε κάθε εγκυμοσύνη τις εξής πιθανότητες:
i.πιθανότητα μία στις τέσσερις (25%) το παιδί τους να πάσχει από́ μείζονα ή ενδιάμεση β-θαλασσαιμία, δηλαδή να νοσεί́. Η μείζων ή ενδιάμεση β-θαλασσαιμία είναι επίσης γνωστή ως Μεσογειακή Αναιμία ή Αναιμία του Cooley και ο/η ασθενής μπορεί́ να αναφέρεται επίσης ως ομοζυγώτης για β-θαλασσαιμία,
ii.πιθανότητα μια στις δυο (50%) το παιδί να είναι φορέας της β-θαλασσαιμίας, χωρίς καμία κλινική εκδήλωση, και
iii.πιθανότητα μία στις τέσσερις (25%) το παιδί να είναι απολύτως «φυσιολογικό», να έχει δηλαδή φυσιολογικά γονίδια β-σφαιρίνης.
Κλινική εικόνα της β-θαλασσαιμίας
Τα άτομα με ομόζυγο β-θαλασσαιμία δεν μπορούν να συνθέσουν φυσιολογική αιμοσφαιρίνη και συνεπώς δεν μπορούν να σχηματίσουν φυσιολογικά́ ερυθρά αιμοσφαίρια. Αυτό προκαλεί αναιμία, η οποία είναι σοβαρή σε άτομα με μείζονα β-θαλασσαιμία και μπορεί να είναι ηπιότερη σε άτομα με ενδιάμεση β-θαλασσαιμία.
Ένα παιδί με μείζονα β-θαλασσαιμία είναι φυσιολογικό κατά τη γέννηση, αλλά αναπτύσσει σοβαρή αναιμία μεταξύ της ηλικίας των τριών μηνών και του ενός έτους. Εάν δεν υποβληθεί́ σε θεραπεία με μετάγγιση αίματος, το παιδί́ που νοσεί θα έχει πολύ κακή ποιότητα ζωής και τα πλείστα από αυτά τα παιδιά́ πεθαίνουν σε πολύ νεαρή ηλικία.
Πολλές άλλες παθολογικές καταστάσεις, εκτός της σοβαρής αναιμίας, παρατηρούνται τόσο στη μείζονα όσο και στην ενδιάμεση β-θαλασσαιμία και αφορούν διαταραχές ανάπτυξης, συσσώρευση σιδήρου σε όργανα και ιστούς με συνακόλουθη δυσλειτουργία τους, διαταραχές των ενδοκρινών αδένων, οστεοπόρωση, καρδιοαναπνευστικά προβλήματα και αυξημένη ευπάθεια σε θρομβώσεις, μεταξύ άλλων.
Θα πρέπει όμως να τονιστεί ότι με την κατάλληλη αντιμετώπιση και την συμμόρφωση των ατόμων με θαλασσαιμία με την θεραπευτική τους αγωγή, η β-θαλασσαιμία έπαψε να είναι η θανατηφόρος νόσος που ήταν παλιά και έχει μετατραπεί σε μια χρόνια νόσο στην οποία τα άτομα αυτά μπορούν να ζήσουν και επιβιώσουν χωρίς σοβαρά προβλήματα υγείας.
Επιδημιολογία της θαλασσαιμίας στην Κύπρο και πρόγραμμα πρόληψης
Η Κύπρος έχει από τα πιο ψηλά ποσοστά φορείας της θαλασσαιμίας και από το 1960 αναγνωρίστηκε το μεγάλο πρόβλημα της θαλασσαιμίας και η ανάγκη για αντιμετώπιση της.
Αναλυτικά τα επιδημιολογικά δεδομένα της Κύπρου είναι τα εξής:
- 1 στους 7 Κύπριους (13%) είναι φορέας της β-θαλασσαιμίας
- 1 στα 49 ζευγάρια είναι και οι δύο φορείς της β-θαλασσαιμίας
- 1 στα 158 νεογέννητα αναμένεται να είναι ομόζυγο της β-θαλασσαιμίας
- η συχνότητα των ομοζυγωτών για την β-θαλασσαιμία στον πληθυσμό είναι 1 στους 1000
- 20-25% του πληθυσμού είναι φορείς της α-θαλασσαιμίας
- 1:500 (0,2%) είναι φορείς της δρεπανοκυτταρικής αναιμίας.
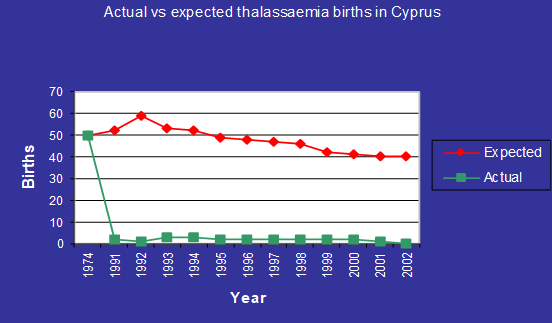
Η WHO το 1971 εκτίμησε ότι χωρίς αποτελεσματικό πρόγραμμα πρόληψης μέχρι το 2010 οι Θαλασσαιμικοί από 1:1000 κατοίκους θα γίνονταν 1:158 με αποτέλεσμα την αύξηση των αναγκών αίματος κατά 300-400% και αύξηση του κόστους θεραπείας κατά 600-700%.
Σε έναν πληθυσμό των 700.000 κατοίκων αναμενόταν ότι τα νέα περιστατικά με θαλασσαιμία θα έφταναν τα 70 ανά έτος.
Με τα δεδομένα αυτά η WHO πρότεινε την άμεση έναρξη ενός προγράμματος πρόληψης των γεννήσεων παιδιών με θαλασσαιμία . Ακολούθως το κράτος και η εκκλησία θεσμοθέτησε μια πολιτική που αφορούσε τον προγαμιαίο και προγεννητικό έλεγχο και την ενημέρωση των ζευγαριών για το στίγμα της θαλασσαιμίας. Το 1983 η συμφωνία εφαρμόστηκε και αφορούσε τους εκκλησιαστικούς γάμους.
Το πρόγραμμα πρόληψης άρχισε το 1972 και αφορούσε τα πιο κάτω μέτρα:
•Επιμόρφωση: Ιατρικός κόσμος, σχολεία, κοινό.
•Έλεγχος πληθυσμού στα σχολεία.
•Εισαγωγή του προγαμιαίου πιστοποιητικού.
•Γενετικές συμβουλές.
•Προγεννητική διάγνωση.
•Προεμφυτευτική διάγνωση.
Η προσπάθεια αυτή βασισμένη πάνω σε αυτή την πολιτική στέφτηκε με μεγάλη επιτυχία και οι γεννήσεις θαλασσαιμικών παιδιών μειώθηκαν σχεδόν στο μηδέν.
Από τότε η Κύπρος έγινε γνωστή ως η χώρα που κατάφερε να εκριζώσει την κληρονομική.
Παρ’ όλα αυτά τα τελευταία χρόνια υπήρξε ένας σχετικά μικρός αριθμός παιδιών με θαλασσαιμία που γεννήθηκαν με απόφαση των γονέων τους και έχοντας πλήρη επίγνωση του θέματος ,χωρίς αυτό να θεωρείται αποτυχία του προγράμματος πρόληψης, αλλά αντίθετα επιτυχία της καλής θεραπευτικής αγωγής που τυγχάνουν οι θαλασσαιμικοί, λόγω της αύξησης του προσδόκιμου ζωής και την καλή ποιότητα ζωής των ατόμων με θαλασσαιμία σήμερα, των νέων επιτυχημένων θεραπειών τους αλλά και της δυνατότητας της πλήρης αποθεραπείας της νόσου με τη μέθοδο της μεταμόσχευσης μυελού των οστών καθώς και με την επερχόμενη ριζική θεραπεία με την γονιδιακή θεραπεία. Αυτοί είναι μερικοί από τους λόγους που επηρέασαν τα ζευγάρια αυτά στην απόφαση τους να έχουν ένα μωρό με μεσογειακή αναιμία.
Κλινικές θαλασσαιμίας στην Κύπρο
Ο αριθμός των ατόμων με αιμοσφαιρινοπάθειες στην Κύπρο είναι μεγάλος. Η Κύπρος είναι μια από τις πρώτες χώρες στο κόσμο που αναγκάστηκε να δημιουργήσει δομές, διοίκηση, πολιτική και ένα θεσμικό πλαίσιο νόμων και οργάνωσης για τη λειτουργία τους, για θέματα θαλασσαιμίας.
Τα άτομα με αιμοσφαιρινοπάθεια παρακολουθούνται στις 4 κλινικές θαλασσαιμίας που υπάρχουν στην Κύπρο, Λευκωσία , Λεμεσό, Λάρνακα και Πάφο.
Οι θεραπείες καθώς και όλες οι υπηρεσίες παρέχονται δωρεάν από το κράτος.
Οι τέσσερεις κλινικές θαλασσαιμίας μία σε κάθε επαρχία, είναι στελεχωμένες με μια πολυθεματική ομάδα, εννιά ιατρικούς λειτουργούς, παραϊατρικό προσωπικό και παρέχονται υπηρεσίες από καρδιολόγο, ενδοκρινολόγο, ψυχολόγο και άλλες ειδικότητες όπου χρειάζονται. Οι κλινικές θαλασσαιμίας είναι κλινικές ημερήσιας φροντίδας.
Σημαντικό και ουσιώδες ρόλο έπαιξαν και τα ίδια τα άτομα με θαλασσαιμία, μέσω των οργανωμένων συνδέσμων τους, του Παγκύπριου Αντιαναιμικού Συνδέσμου, που κατόπιν μετονομάστηκε σε Παγκύπριο Σύνδεσμο Θαλασσαιμίας.
Η αντιμετώπιση των αιμοσφαιρινοπαθειών περιλαμβάνει τα εξής:
•Μεταγγίσεις αίματος.
•Θεραπεία αποσιδήρωσης.
•Πρωτόκολλο παρακολούθησης, το οποίο περιλαμβάνει εργαστηριακό, κλινικό, ακτινολογικό έλεγχο.
•Αντιμετώπιση των επιπλοκών της μεσογειακής αναιμίας, οι οποίες αφορούν καρδιολογικές, ενδοκρινολογικές, ηπατικές, λοιμώξεις, θρομβώσεις, νεοπλάσματα κ.ά.).
•Ψυχολογική υποστήριξη.
•Καινοτόμες θεραπείες ( Luspatercept (REBLOZYL®).
•Ριζικές θεραπείες οι οποίες περιλαμβάνουν μεταμόσχευση μυελού των οστών και γονιδιακή θεραπεία (παραπέμπονται στο εξωτερικό).
Θα πρέπει να τονιστεί ότι τα τελευταία χρόνια έχουν γίνει πολλά βήματα προόδου για την αντιμετώπιση της Μεσογειακής Αναιμίας. Γίνονται πολλές μελέτες για καλύτερη κατανόηση της παθοφυσιολογίας της νόσου, με απώτερο σκοπό την καλύτερη αντιμετώπιση της και την εξεύρεση νέων φαρμακευτικών σκευασμάτων που θα βοηθούν στην βελτίωση της νοσηρότητας και βιωσιμότητας.
Έχουν ήδη πάρει έγκριση κυκλοφορίας νέα θεραπευτικά σκευάσματα , τόσο για την αύξηση των επιπέδων της αιμοσφαιρίνης και την μείωση των μεταγγίσεων, όπως το Luspatercept (REBLOZYL®), όσο και για την ριζική θεραπεία με την γονιδιακή θεραπεία με το σκεύασμα Casgevy.
Το φαρμακευτικό σκεύασμα Luspatercept (REBLOZYL®),είναι το πρώτο φάρμακο το οποίο αποδείχθηκε ότι μπορεί να αυξήσει τα επίπεδα της Αιμοσφαιρίνης κατά 1.0-1,5 g/dL και να μειώσει τις ανάγκες σε μεταγγίσεις αίματος κατά 30% και άνω και κάποιοι παρέμειναν χωρίς ανάγκη μετάγγισης. Με τα δεδομένα αυτά και με αποτελέσματα για ασφαλή χρήση του, το 2019 στο σκεύασμα δόθηκε άδεια κυκλοφορίας το 2019 για άτομα με Μεταγγεισιοεξαρτώμενη β-Θαλασσαιμία και το 2021 για άτομα με Μη Μεταγγεισιοεξαρτώμενη β-Θαλασσαιμία.
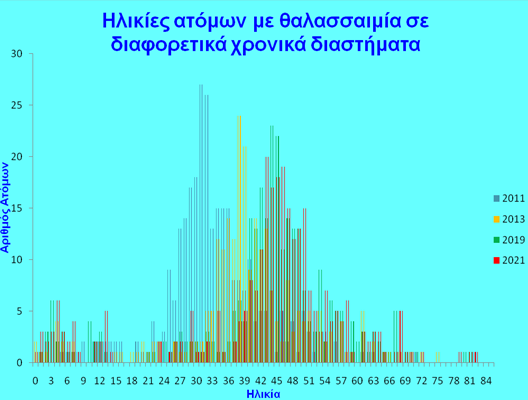
Αποτελέσματα της αντιμετώπισης της θαλασσαιμίας στην Κύπρο
Το όλο πρόγραμμα πρόληψης αλλά και αντιμετώπισης της θαλασσαιμίας στην Κύπρο απεδείχθησαν πολύ επιτυχή. Απόδειξη αυτού είναι ότι η Κύπρος διαθέτει ένα από τους γηραιότερους πληθυσμούς ατόμων με θαλασσαιμία. Στον πίνακα 1 φαίνεται η ηλικιακή κατανομή των ατόμων με β-θαλασσαιμία σε 3 διαφορετικά χρονικά διαστήματα. Είναι φανερό ότι υπάρχει μετατόπιση της γραφικής παράστασης δεξιά, γεγονός που επιβεβαιώνει ότι τα άτομα με β-θαλασσαιμία επιβιώνουν και γηράσκουν.
Επίσης τα ποσοστά επιβίωσης των ατόμων με β-θαλασσαιμία είναι πολύ καλά, από τα ψηλότερα παγκοσμίως.
Σίγουρα όλη αυτή η προσπάθεια και τα καλά αποτελέσματα οφείλονται σε μια ομαδική προσπάθεια και συνεργασία στην οποία συμμετείχαν, πρώτα η Πολιτεία, το υπουργείο Υγείας, η Εκκλησία της Κύπρου, οι επαγγελματίες υγείας, η κοινωνία, ο Παγκύπριος Σύνδεσμος Θαλασσαιμίας, η Διεθνής Ομοσπονδία Θαλασσαιμίας και όλα τα άτομα με θαλασσαιμία. Είναι βέβαιο ωστόσο ότι υπάρχουν ακόμη πολλά περιθώρια βελτίωσης για την επίτευξη των οποίων η προσπάθεια πρέπει να συνεχίζεται.